
Sama wizyta w gabinecie lekarskim może być stresującym doświadczeniem. Dodawanie osądów, umniejszanie i podżeganie do strachu może z pewnością zniweczyć każdy możliwy pozytywny wynik.
Z taką rzeczywistością mierzy się wiele osób z cukrzycą (PWD), jako endokrynolodzy i inni pracownicy służby zdrowia (HCP), którzy powinni być w naszym zespole, polegają na taktyce zastraszania jako części swojego repertuaru leczenia.
Wykorzystywanie strachu lub poczucia winy do próby zmotywowania osób z PWD było tradycyjnie zbyt powszechną taktyką, która służyła zaciemnieniu chmury życia z tą chorobą dla większości ludzi.
„W tym zmiennym klimacie (opieki diabetologicznej) nierealistyczne oczekiwania dotyczące doskonałego zachowania w zakresie samoopieki lub doskonałego poziomu glukozy we krwi mogą zostać wzbudzone, co prowadzi do wybuchu„ taktyki zastraszania ”lub wykorzystania strachu i poczucia winy w celu zmotywowania PWD - powiedziała dr Barbara J. Anderson z Baylor College of Medicine, wiodący ekspert w dziedzinie zdrowia behawioralnego w cukrzycy od ponad trzech dekad. „Te straszne taktyki przynoszą odwrotny skutek i zwykle zwiększają ciężar samoopieki w przypadku osób z PWD”.
Inni eksperci są zgodni co do tego, że chociaż negatywne komunikaty mogą czasami wywoływać zmiany w ograniczonym i bardzo krótkim okresie w przypadku niektórych osób, o wiele częściej zdarza się, że takie taktyki wyrządzają więcej szkody niż pożytku.
Cukrzyca to „idealna burza” do taktyki zastraszania
Ideą tych metod jest „przestraszyć kogoś prosto”. Innymi słowy, uświadom im, że ich dotychczasowe wysiłki w zakresie leczenia cukrzycy nie są wystarczające, a jeśli ich nie zwiększą, idą w kierunku katastrofy.
To stanowi „idealną burzę” do stosowania taktyki zastraszania w opiece diabetologicznej, powiedział Anderson w rozmowie z DiabetesMine.

Dzieje się tak, ponieważ 99 procent leczenia cukrzycy to samoopieka pacjenta wykonywana poza gabinetem lekarskim, a wymagania są ekstremalne: kontroluj węglowodany, ćwicz po prostu, stale monitoruj poziom glukozy, uzupełniaj recepty i dawkuj dokładnie zgodnie z instrukcją, w kółko, dzień i dzień.
Tymczasem, jeśli codzienna kontrola glikemii i wyniki HbA1C nie mieszczą się w odpowiednim zakresie, PWD wiąże się z wysokim ryzykiem wystąpienia długotrwałych powikłań cukrzycy - takich jak choroby oczu, choroby serca, uszkodzenia nerwów i nerwów, infekcje stóp i inne.
Jeśli osoba niepełnosprawna nie robi wszystkiego zgodnie z instrukcją i nie jest wzorowym pacjentem, zwykle jest to szybka i łatwa droga dla pracowników służby zdrowia, aby spróbować przestraszyć ich, aby byli „bardziej zgodni”, podkreślając najgorsze możliwe scenariusze.
Słyszeliśmy wiele historii o ludziach, u których zdiagnozowano cukrzycę typu 1 (T1D) kilka lat temu jako dzieci, którym następnie pokazano makabryczne zdjęcia gnijących stóp i amputowanych kończyn, aby je przestraszyć.
Ale nawet dorosłym osobom z PWD dzisiaj często mówi się, że mają spodziewać się najgorszego, przy niewielkim zrozumieniu lub empatii na temat stresu, genetyki lub innych czynników, na które dana osoba nie ma wpływu.
Anderson powiedziała, że przez 35 lat w dziedzinie cukrzycy ani razu nie widziała, by komunikacja oparta na strachu ze strony personelu medycznego lub członków rodziny skutecznie skutkowała trwałą pozytywną zmianą w samoopiece osób z PWD.
Mówiła, że zazwyczaj taka rozmowa prowadzi pacjenta tylko do poczucia porażki i beznadziejności.
„Przerażanie lub zawstydzanie PWD służy jedynie do sabotowania celu, który próbują osiągnąć” - powiedział Anderson. „PWD czuje się pokonany i trudniej jest zachować motywację, członek rodziny bardziej się martwi i bardziej stara się zmusić PWD do poprawy zachowań związanych z samoopieką… im bardziej ktoś zaostrza taktykę strachu, tym bardziej osoba PWD czuje się obciążona i ta sama cukrzyca -opieka jest niemożliwa, a potem rezygnują ”.

Badania nad taktykami zastraszania
Metaanaliza z 2015 r. Dotycząca „skuteczności wywoływania strachu” wykazała, że taktyki zastraszania mogą rzeczywiście skutecznie wpływać na postawę, intencje i zachowania. Ale naukowcy odkryli również, że względna skuteczność różniła się znacznie w zależności od:
- treść przekazu, a konkretnie „poziomy przedstawionej podatności i dotkliwości” negatywnych konsekwencji
- opóźnienie czasowe dla tych konsekwencji
- czy skupiono się na jednorazowych czy powtarzających się zachowaniach
- czy podstawowe kwestie związane z poczuciem własnej wartości lub potencjalna śmierć były częścią odwołania strachu
W międzyczasie Anderson zwraca uwagę, że przeprowadzono bardzo niewiele badań dotyczących stosowania taktyk strachu w odniesieniu do powikłań cukrzycy, w rodzinie lub u personelu medycznego.
Dwa wyjątki to badania naukowe z 2008 i 2017 roku, które odpowiednio analizują kwestię poglądów rodziców na ryzyko powikłań D, jak rodziny mogą najlepiej się komunikować oraz w jaki sposób dorośli z T1D i cukrzycą typu 2 (T2D) omawiają te powikłania ze swoim zespołem opieki zdrowotnej:
- Badanie z 2008 roku było pierwszym tego rodzaju, w którym zapytano rodziców dzieci i nastolatków z cukrzycą o to, czego chcą, jeśli chodzi o informacje o powikłaniach T1D, a większość z nich odpowiedziała, że chcą bardziej wrażliwej komunikacji i wsparcia emocjonalnego ze strony personelu medycznego ich dziecka.
- Badanie z 2017 r. Obejmowało osoby dorosłe z T1D i T2D, które wskazały, że chcą, aby świadczeniodawcy oferowali „oparte na faktach i kompletne informacje, konkretne wskazówki dotyczące samoopieki oraz pozytywną uczciwość”. Chcieli także zobaczyć podejście, w którym „brakuje taktyki zastraszania i obwiniania”, aby „zachować nadzieję w obliczu komplikacji”.
Oprócz cukrzycy istnieje wiele badań naukowych, które zagłębiały się w temat komunikacji skoncentrowanej na strachu jako czynnika motywującego w opiece zdrowotnej, a większość z nich pokazuje, że taktyki te mają ograniczoną skuteczność.
Wielu ekspertów podkreśla też, jak ważne jest dawanie pacjentom nadziei i rekomendacji co do pozytywnych działań, jakie mogą podjąć.
Jak twierdzi Jessica Myrick, profesor nadzwyczajny komunikacji na Penn State University, w tej dziedzinie jest jeszcze wiele do zrobienia. W raporcie uniwersyteckim na ten temat powiedziała: „Nie rozumiemy zbyt wiele empirycznie na temat tego, jak przejście od lęku przed czymś w wiadomości do polecenia, jak to naprawić lub temu zapobiec, może zmienić stan emocjonalny z bać się nadziei ”.
Dlaczego pozytywne wzmocnienia działają lepiej
Jak twierdzi Marissa Town, pielęgniarka badawcza i certyfikowany specjalista ds. Opieki i edukacji diabetologicznej (CDES), taktyki zastraszania okazały się nieskuteczne w przypadku nastolatków w różnych kwestiach, takich jak zapobieganie ciąży i zażywanie narkotyków, a także są straconą przyczyną dla nastolatków chorych na cukrzycę. który pochodzi z Ohio.

Town mieszka z T1D od 2 roku życia i pełniła funkcję dyrektora klinicznego organizacji Children with Diabetes (CWD), którą jej ojciec, Jeff Hitchcock, założył w latach 90. W tej roli z bliska widziała złe skutki negatywnej komunikacji.
„Taktyka zastraszania może również wywoływać u niektórych niepokój” - powiedziała, zauważając, że przez lata na imprezach CWD, takich jak Friends For Life, toczyło się wiele dyskusji na nieprzyjemne tematy, takie jak powikłania cukrzycy, które zawsze były traktowane z najwyższą ostrożnością.
Podczas gdy niektóre z nich można omówić z mieszaniną powagi i lekkomyślności, Town zwraca uwagę, że pracownicy wydarzenia przypomnieli nastolatkom uczestniczącym w tych sesjach, że „muszą dbać o cukrzycę, aby tego uniknąć, ale nie powinno to zagrażać ich głowy ”.
Town twierdzi, że widziała, jak wiele dzieci i dorosłych wywarło negatywny wpływ na rozmowę na te tematy, nie mówiąc już o tym, że prowadzący je umniejszali lub karcili.
Kluczem do pomocy osobie z cukrzycą (lub komukolwiek) jest ustalenie, co ich motywuje i pomoc w tworzeniu konkretnych, mierzalnych, osiągalnych i realistycznych celów. Wsparcie też jest kluczowe, powiedział Town.
„Warto porozmawiać o tym, że komunikacja w pozytywnym świetle w porównaniu z negatywnymi taktykami jest znacznie bardziej terapeutyczna dla wszystkich” - powiedział Town.
Na przykład mówi, że nastolatki, które zazwyczaj nie potrafią zmotywować, można czasami przekonać, skupiając się na czymś, co ich pasjonuje - na przykład sportem lub hobby - i przypominając im, że osiągnięcie celów związanych z cukrzycą może pomóc im osiągnąć te inne cele.
Psycholog dziecięcy, dr Jill Weissberg-Benchell ze Szpitala Dziecięcego Lurie w Chicago, przez lata wykonała wiele pracy w zakresie problemów emocjonalnych związanych z cukrzycą i zgadza się z Town.
„Strach po prostu nie jest dobrym czynnikiem motywującym, ponieważ jest demoralizujący i sprawia, że ludzie czują się mniej kompetentni” - powiedział Weissberg-Benchell. „Wiele z tego może sprowadzać się do prezentacji i zachowania przy łóżku pacjenta, ale sprowadza się również do tego, że nie przedstawia pozytywnej lub produktywnej ścieżki, na której pacjent mógłby się uchwycić”.
Dodaje, że inne czynniki mają znaczenie, jeśli chodzi o negatywne skutki taktyki zastraszania. Wiek, status społeczno-ekonomiczny oraz różnice rasowe lub etniczne mogą również aktywować inne stygmaty występujące w opiece diabetologicznej.
Dezinformacja może odgrywać rolę
W Baylor Anderson wspomina licealistę z liceum z cukrzycą, z którą spotykała się jako psycholog kliniczny na Uniwersytecie Michigan. Żył z T1D przez 15 lat i z biegiem czasu miał głównie poziom cukru we krwi w odpowiednim zakresie, ale zaczął zmagać się z wyższym poziomem cukru we krwi mniej więcej rok przed spotkaniem z Andersonem.
Powiedział jej, że martwi się życiem po szkole średniej, a ona przypomina sobie, jak zamknął oczy, a potem je otworzył i spojrzał prosto na nią, mówiąc: „Dr. Anderson, każdego ranka budzę się i myślę, że to dzień, w którym stanę się ślepy. Moi rodzice zawsze powtarzają, że jeśli nie zaopiekuję się cukrzycą, skończę na ślepotę. Mam dość dbania o cukrzycę. Czuję się pokonany i myślę, że i tak będę ślepy. Czasami wydaje się to niemożliwe ”.
Następnie Anderson odkrył, że rodzice nastolatka myśleli, że izolowany odczyt poziomu cukru we krwi wynoszący 200 mg / dl lub więcej przybliżył ich syna do natychmiastowej utraty wzroku. Byli zdezorientowani i zaniepokojeni rozwojem powikłań cukrzycy i bez sensu przekazali ten strach swojemu synowi.
„Wciągnięcie doświadczonego, empatycznego edukatora ds. Cukrzycy rozpoczęło reedukację, której ta rodzina potrzebowała w odniesieniu do cukrzycy i powikłań” - powiedział Anderson.
Wiele osób niepełnosprawnych udostępniających swoje historie w Internecie ma podobne doświadczenia związane z poczuciem deflacji w wyniku stosowania taktyk zastraszania. Renza Scibilia z Australii, na przykład, pisze o swojej diagnozie z 1998 roku: „Byłam przerażona bezczynnością, sparaliżowana strachem przed tym, co może pójść nie tak i czułam się pokonana, zanim jeszcze miałam szansę sformułować własne zrozumienie mojej własnej cukrzycy ”.
Od tamtej pory większość swoich działań na rzecz cukrzycy skupiła się na tym, jak #LanguageMatters, ponieważ niewłaściwie używane może powodować tak wiele piętna, bezwładności i nieszczęścia.
Osobisty POV dotyczący bycia „prosto przestraszonym”

W moim własnym zakątku świata osobiście doświadczyłem wad taktyki zastraszania we wcześniejszych latach. W dzieciństwie zdiagnozowano u mnie T1D. Dorastałem, mając w głowie wwiercane wszystkie lęki i niebezpieczeństwa związane z tą chorobą. Zanim osiągnąłem wiek 15 lat, miałem za sobą dekadę negatywnych wiadomości o cukrzycy, które doprowadziły do skrajnego niepokoju nastolatków naznaczonego buntem i zaprzeczeniem, kiedy starałem się po prostu dopasować, nie mając wszystkiego powiązanego z T1D.
Walcząc z wysokim poziomem glukozy w latach 90., mój endokrynolog dziecięcy zdecydował się oceniać mnie i karcić mnie przy każdej wizycie. Moje poczucie własnej wartości spadło i ogarnęło poczucie beznadziejności, oparte na moim przekonaniu, że straszne powikłania cukrzycy są nieuniknione.
Krótko mówiąc, to nie zadziałało dla mnie. Moje zarządzanie cukrzycą nie uległo poprawie, dopóki rodzice nie pomogli mi zrozumieć, że poprawa opieki nad dziećmi była związana z moimi umiejętnościami spędzania czasu z przyjaciółmi, osiągania sukcesów w sporcie, dobrego radzenia sobie w szkole i ostatecznie realizowania moich marzeń.
Wciąż mogę żywo wyobrazić sobie, jak endo wskazuje i macha na mnie palcem, stanowczo mówiąc mi, że umrę, będę ślepy lub będę miał amputację w wieku około dwudziestu lat, jeśli będę kontynuował to, co robię.
Nie mylił się, ale ton był przeciwny do zamierzonego i odepchnął mnie dalej od miejsca, w którym musiałem zająć się leczeniem cukrzycy.
W moich wczesnych latach dwudziestych rzeczywiście doświadczyłem pewnych powikłań cukrzycy - neuropatii stóp i retinopatii oczu. Moje obawy stawały się rzeczywistością. I ta rzeczywistość faktycznie pomogła mnie zmotywować do wprowadzenia trwałych zmian. Ale nie wydarzyłoby się to bez wspierającej rodziny i innej ważnej osoby, która dała mi nadzieję. Takiego rodzaju wsparcia psychospołecznego potrzebowałem.
Patrzę wstecz na moje wcześniejsze nastoletnie lata i żałuję, że nie mam zespołu diabetologicznego, który dałby mi nadzieję zamiast beznadziejności. Żałuję, że nie pracowali nad odpowiednią motywacją, a nie skupiali się na strachu. Znalezienie wsparcia rówieśników w społeczności Diabetes Online Community (DOC) również zmieniło moje życie na lepsze, umożliwiając mi podzielenie się własną historią podczas czytania doświadczeń innych osób z PWD borykających się z tymi samymi problemami.
Wszystko to razem było o wiele potężniejsze niż taktyka zastraszania, przynajmniej dla mnie.



.jpg)

.jpg)

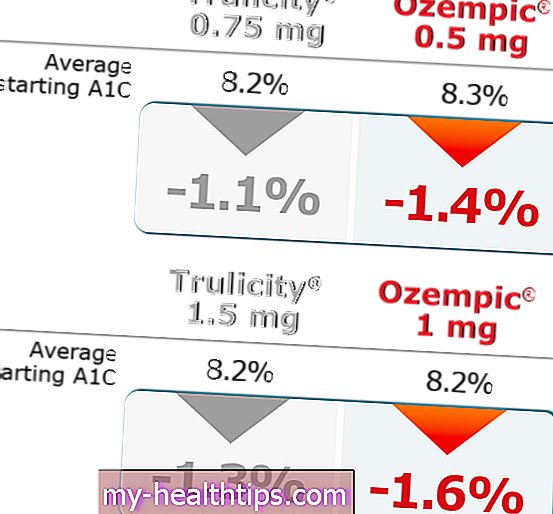






-obsession.jpg)





-everyone.jpg)





