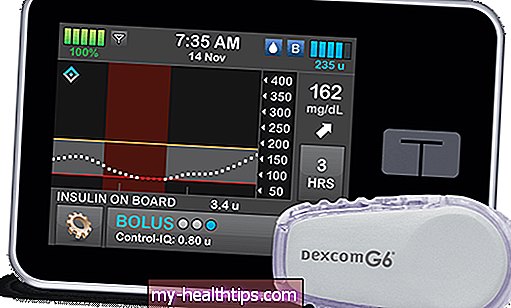
Kiedy chirurg powiedział Sadie Norris, że jej młody syn z cukrzycą typu 1 (T1D) nie może nosić pompy insulinowej i ciągłego monitora glukozy (CGM) podczas planowanej wycięcia migdałków, zdenerwowała się. Zadzwoniła do endokrynologa swojego syna, który unieważnił decyzję chirurga.
Norris, która mieszka w Kansas, teraz informuje endokrynologa o każdej opiece w szpitalu lub na ostrym dyżurze. Nalega również na podział pracy z większością personelu medycznego, jeśli jej syn ma niespodziewane pobyty w szpitalu lub wizyty na ostrym dyżurze.
„Mówię im:„ Mam część cukrzycową, a ty radzisz sobie z nudnościami i odwodnieniem ”- powiedział Norris. „Próbowali mi powiedzieć, żebym nie podawał insuliny, kiedy miał wysokie ketony i wymiotował… Znam organizm mojego dziecka lepiej niż oni”.
Niestety, historia Norrisa to tylko jeden z wielu przypadków opieki medycznej w szpitalach poniżej standardu, często udostępnianej w mediach społecznościowych. W całym kraju trwają prace nad pozytywnymi zmianami w polityce, ustanawiającymi podstawowe standardy opieki szpitalnej i umożliwiającymi szersze stosowanie CGM w szpitalu. Jednak wielu pacjentów i ich rodzin wciąż boryka się z niedoinformowanymi dostawcami, którzy mogą nie rozumieć realiów zarządzania poziomem cukru we krwi w T1D.
Wynika to częściowo z tego, że zarządzanie poziomem cukru we krwi w T1D jest tak zindywidualizowane i złożone, że musi być prowadzone samodzielnie, w dużej mierze bez pomocy personelu medycznego na co dzień. Według Gary'ego Scheinera, znanego specjalisty ds. Opieki diabetologicznej i edukacji (DCES) oraz dyrektora Integrated Diabetes Services, który zapewnia wirtualną opiekę z Wynnewood w Pensylwanii, ten poziom niezależności nie zawsze dobrze pasuje do warunków szpitalnych.
„Zarządzanie T1D wymaga ciągłego dostosowywania i integracji niezliczonych czynników. To naprawdę choroba samokontroli ”, powiedział DiabetesMine. „Personel szpitala nie jest przyzwyczajony do umożliwiania pacjentom radzenia sobie z ich własnym stanem, więc często powoduje to konflikty”.
Nie oznacza to, że osoby z T1D powinny unikać opieki szpitalnej. Zamiast tego powinni być dobrze przygotowani do pokonywania tych przeszkód.
Aby pomóc, zapytaliśmy kilku ekspertów i garstkę członków społeczności internetowej diabetologicznej (#DOC), aby uzyskać wskazówki dotyczące prawidłowego zarządzania poziomem cukru we krwi podczas pobytu w szpitalu.
Poznaj swoje szpitale
Niezależnie od tego, czy masz do czynienia z planowaną procedurą medyczną, czy po prostu chcesz być przygotowany na każdą nagłą sytuację, dobrze jest zapoznać się z polityką i zasobami opieki diabetologicznej w lokalnych szpitalach, według Constance Brown-Riggs, DCES i zarejestrowanego dietetyka, który posiada CBR Nutrition poza Nowym Jorkiem.
Sugeruje, abyś poszukał informacji online lub zadzwonił do każdego dostępnego szpitala, aby poznać jego zasady dotyczące samodzielnego leczenia cukrzycy i dowiedzieć się, czy podczas Twojego pobytu będzie dostępny zespół specjalistów opieki diabetologicznej. W szczególności zapytaj, czy pacjenci mogą mieć podłączone pompy insulinowe i CGM oraz niezależnie obsługiwać te urządzenia, o ile pacjent jest przytomny. Jak postępuje się z kontrolą glikemii, jeśli pacjent jest znieczulony?
Chociaż American Diabetes Association opracowało standardy opieki nad osobami chorymi na cukrzycę w warunkach szpitalnych, nie każdy szpital zastosował takie standardy, a nawet nie ma na to środków.
„Jakość opieki w przypadku T1D różni się w zależności od szpitala” - powiedział Brown-Riggs. „Dzieje się tak, ponieważ nie wszystkie szpitale mają specjalistów lub zespoły diabetologów, a zasady dotyczące samodzielnego leczenia cukrzycy są różne”.
Scheiner mówi, że chociaż wiele większych szpitali akademickich ma zwykle silny zespół nadzorujący opiekę diabetologiczną, nie należy zakładać, że duże, dobrze finansowane szpitale zawsze zapewniają wyższy standard opieki diabetologicznej.
„Nigdy nie wiadomo” - powiedział. „Niektóre małe szpitale są bardzo postępowe, jeśli chodzi o cukrzycę, a niektóre duże instytucje są nieco„ niezadowolone ”.”
Przygotowanie jest kluczowe
Podobnie jak motto Boy Scouts, zawsze powinieneś być przygotowany na wycieczkę do szpitala, jeśli to możliwe. W przypadku T1D prosty błąd żołądka może czasami przekształcić się w niebezpieczny problem z zarządzaniem poziomem cukru we krwi. Posiadanie wcześniej przygotowanej torby z zaopatrzeniem szpitalnym jest dobrym pomysłem.
Scheiner zaleca, aby Twoja torba podróżna była gotowa ze wszystkimi nietrwałymi przedmiotami, których możesz potrzebować na tygodniowy pobyt, w tym całą pompą i materiałami CGM - i co ważne, kable do ładowania! - wraz z szybko działającą glukozą, zapasowymi strzykawkami, paskami testowymi i lancetami.Zaleca trzymanie notatki na wierzchu torebki, przypominającej sobie, co wyjąć z lodówki - czyli zapasy insuliny.
Brown-Riggs podkreśla, jak ważne jest, aby mieć przy sobie listę nazwisk i numerów stałych pracowników służby zdrowia i bliskich, zapotrzebowanie na insulinę i inne leki, wszelkie znane alergie i inne istotne szczegóły.
Sugeruje również, aby osoby z T1D miały przy sobie kopię swojego „planu dnia choroby”, zawierającego szczegółowe instrukcje dotyczące rutynowego dawkowania leków. Najlepiej byłoby, gdyby wszystko to zostało opracowane z pomocą lekarzy i udostępnione wielu osobom, które są gotowe działać w Twoim imieniu, jeśli nie jesteś w stanie bronić siebie.
Gillian Blundon z Ottawy w Ontario, która ma chorobę T1D, mówi, że trzyma torbę gotową do hospitalizacji, w której znajdują się leki, wstrzykiwacze z insuliną i witaminy na nagłe wypadki. Mówi, że pakowanie własnej insuliny gwarantuje, że szpital nie zmieni jej marek i wysyła silny sygnał personelowi szpitala, że to ona tu rządzi.
„Ponieważ przynoszę własne rzeczy, lekarze i pielęgniarki pozwolili mi mieć większą kontrolę nad dawkami insuliny” - powiedziała. „Powiedziano mi, że moja gotowość mówi im, że mam to wystarczająco długo, aby sobie poradzić”.
Jeśli podejrzewasz, że masz COVID-19…
Jeśli uważasz, że doświadczasz objawów COVID-19 - zwłaszcza problemów z oddychaniem, uporczywej farby lub ucisku w klatce piersiowej, dezorientacji lub niebieskawych ust lub twarzy - nie pozwól, aby T1D powstrzymywał Cię przed udaniem się bezpośrednio do szpitala!
Krajowa organizacja rzecznicza JDRF radzi: Jeśli możesz, zadzwoń z wyprzedzeniem, aby poinformować szpital o swojej sytuacji, podkreślając swój (lub ukochany) status T1D. Zalecają spakowanie torby z co najmniej dwutygodniowym zapasem leków przeciwcukrzycowych i przyniesienie pełnej listy potrzeb medycznych i kluczowych osób kontaktowych.
Na miejscu może być trudno porozumieć się z zapracowanym personelem szpitala, zwłaszcza, że bliscy lub opiekunowie prawdopodobnie nie będą wpuszczani do budynku w okresach zamknięcia.
To sprawia, że tym ważniejsze jest podanie wszystkich istotnych informacji przy przyjęciu, powiadomienie stałego zespołu medycznego o przyjęciu do szpitala i „przesadne informowanie” o krokach zapewniających kontrolę poziomu cukru we krwi w przypadku niezdolności do pracy.

Zbierz swój zespół
W sytuacjach innych niż nagłe, personel szpitala powinien mieć Twoją dokumentację medyczną, ale nikt nie zna Twojej historii medycznej, tak jak Twój osobisty zespół diabetologów. Upewnij się, że są na bieżąco z planowaną procedurą szpitalną i upewnij się, że zostaną powiadomieni o wszelkich nieoczekiwanych pobytach w szpitalu, powiedział Brown-Riggs.
W przypadku planowanych zabiegów sugeruje umówienie się z wyprzedzeniem na wizytę u lekarza diabetologa, aby opracować plan opieki w szpitalu. „Plan należy udostępnić lekarzowi i zespołowi medycznemu zaangażowanemu w pobyt w szpitalu” - powiedziała.
Upewnij się, że Twój lekarz diabetolog ma pozwolenie na opiekę nad Tobą w szpitalu, ponieważ nie zawsze tak jest. Aby uniknąć konfliktów i nieporozumień, pamiętaj, aby poinformować zespół medyczny leczący Cię w szpitalu, że podczas Twojego pobytu będzie Cię obserwował zewnętrzny lekarz diabetolog. Jean Kruse Bloomer, T1D mieszkający w Kill Devil Hills w Północnej Karolinie, przekonał się o tym na własnej skórze.
„Miałem operację bajpasu w szpitalu, w którym moje endometrium miało przywileje. Jednak nie przyjechał, ponieważ musiałem poinformować lekarzy prowadzących, że chcę, aby mnie leczył. Możesz być pewien, że otrzymali powiadomienie o moim drugim obejściu ”- powiedziała.
Ponadto pamiętaj, aby wyznaczyć członka rodziny, przyjaciela, współmałżonka, a nawet współpracownika, który będzie działał jako Twój obrońca zdrowia podczas pobytu w szpitalu. - W razie potrzeby możesz nawet wyznaczyć zatrudnionego profesjonalistę do wykonania zadania - powiedział Brown-Riggs. - Jeśli wszystko inne zawiedzie, pracownik socjalny szpitala może zostać poproszony o wystąpienie w twoim imieniu - powiedział Scheiner.
Według Agencji ds. Badań i Jakości w Opiece Zdrowotnej zdecydowanie zaleca się posiadanie rzecznika zdrowia, który może zająć się ważnymi podstawami opieki, podczas gdy Ty koncentrujesz się na rekonwalescencji, takich jak:
- Zadawanie pytań lub zgłaszanie wątpliwości lekarzom
- Tworzenie lub aktualizowanie listy recept
- Przestrzeganie schematu leczenia, leczenia i instrukcji, w tym zadawanie pytań dotyczących dalszej opieki
- Pomoc w zorganizowaniu transportu
- Badanie możliwości leczenia, procedur, lekarzy i szpitali
- Wypełnianie dokumentów lub pomoc w sprawach ubezpieczeniowych
- Zadawanie pytań „co dalej”, na przykład: „Jeśli ten test jest negatywny, co to oznacza? Jeśli wynik jest pozytywny, czy będzie potrzebnych więcej testów? ”
Przedstaw swoje potrzeby
„Polecenia lekarza” mogą być zniechęcającym wyrażeniem, ale nie powinno to być końcem dyskusji. Scheiner mówi, że w wielu przypadkach zarządzanie poziomem cukru we krwi w warunkach szpitalnych powinno być negocjacjami, a nie tylko nakazami dyktowanymi z góry. Ważne jest, aby powiedzieć osobom opiekującym się Tobą w szpitalu, co musisz zrobić, aby zachować zdrowie.
„Przede wszystkim negocjuj z wyprzedzeniem prawo do samodzielnego zarządzania” - powiedział Scheiner. „Unikaj sytuacji, w których personel szpitala zabiera Ci zwykłe narzędzia i techniki na rzecz„ stałych rozkazów ””.
Należy również pamiętać, że podczas Twojego pobytu w szpitalu będą obrotowe drzwi dla personelu medycznego. W idealnym świecie wszystkie informacje o pacjentach byłyby bezproblemowo udostępniane między zmianami pracowników, ale często tak nie jest. Brown-Riggs powiedział, że ważne jest, aby jak najczęściej informować możliwie największą liczbę pracowników szpitala, że masz T1D.
„Zwyczajowym protokołem szpitalnym jest proszenie o ustną odpowiedź na Twoje imię i nazwisko, datę urodzenia i alergie” - powiedziała. „Pacjenci z T1D powinni być proaktywni i mówić o tym wszystkim, z którymi mają kontakt w szpitalu, począwszy od personelu przyjęć”.
Osoby, które mogą mieć problemy z przyjmowaniem insuliny lub innych leków, powinny równie otwarcie omawiać to w warunkach szpitalnych lub podczas wizyty na ostrym dyżurze. Wiele większych szpitali lub oddziałów ratunkowych będzie zatrudniać pracowników socjalnych, którzy będą pomagać ludziom w uzyskaniu pomocy w przystępnej cenie i lekarstwach, a często istnieją przepisy chroniące poufność w takich przypadkach.
Pozostań przywiązany, kiedy to możliwe
Często głównym problemem jest przekonanie personelu szpitala o konieczności pozostania podłączonym do pompy insulinowej lub CGM, ponieważ jest on skłonny trzymać się wielu codziennych zastrzyków i tradycyjnych mierników stężenia glukozy z opuszki palca. Jednak w ostatnich latach powoli, choć nierównomiernie, rośnie akceptacja użyteczności takich urządzeń w warunkach szpitalnych.
Ten poziom akceptacji może być prawdopodobnie gotowy do zrobienia skoku w kierunku nowego standardu opieki w nadchodzących latach z powodu pandemii COVID-19, powiedział Brown-Riggs. Kilka szpitali, które leczyły pacjentów z COVID-19, przeszło na używanie CGM do zdalnego monitorowania poziomu glukozy we krwi pacjentów, starając się ograniczyć ryzyko rozprzestrzeniania się wysoce zaraźliwego wirusa układu oddechowego. Sukces tych programów pilotażowych może doprowadzić do ponownej oceny roli CGM w opiece szpitalnej.
„Pandemia COVID-19 przyspieszyła stosowanie CGM w warunkach szpitalnych” - powiedziała. „Amerykańskie Centers for Medicare and Medicaid Services (CMS) opracowuje nowy standard zarządzania glukozą w szpitalu, który pozwoli na stosowanie CGM do pomocy w opiece nad wszystkimi chorymi na cukrzycę”.
Jeśli chcesz pozostać w kontakcie ze swoimi urządzeniami, uwzględnij to w planie opieki - i fizycznie oznacz urządzenia swoim imieniem i nazwiskiem. Należy jednak pamiętać, że istnieje kilka specjalnych środków ostrożności, które należy wziąć pod uwagę w przypadku urządzeń w warunkach szpitalnych. Każde urządzenie, które przekazuje sygnał, będzie musiało zostać wcześniej zatwierdzone, ponieważ istnieje niewielka szansa, że może zakłócać działanie innego sprzętu medycznego, powiedział Scheiner.
Ostrzegł również, że w sprzęcie do rezonansu magnetycznego nie można nosić metalowych urządzeń. Wreszcie, dobrym pomysłem jest, aby obszar skóry, w którym odbędzie się operacja, był wolny od urządzeń, zestawów infuzyjnych lub tubeless.
Nie unikaj szpitala
Ze względu na zawiłości związane z zarządzaniem poziomem cukru we krwi osobom z T1D trudno jest uniknąć odwiedzania wnętrza szpitala lub oddziału ratunkowego. Na wielu forach internetowych poświęconych cukrzycy można znaleźć historie o złej opiece szpitalnej, czasami opowiedziane we wszystkich wersjach. Ale takie historie nie powinny przeszkadzać ci w szukaniu potrzebnej opieki.
Scheiner mówi, że chociaż są sytuacje, w których można szukać dogodnych warunków do opieki diabetologicznej w szpitalu, to często po prostu trzeba być przygotowanym na to, by jak najlepiej wykorzystać sytuację, która może nie być idealna do zarządzania poziomem cukru we krwi.
„Jeśli jest to planowy zabieg chirurgiczny, taki jak zabieg kosmetyczny, a szpital nie wierzy w leczenie cukrzycy, lepiej będzie odłożyć ją do czasu, gdy zostanie wprowadzony zadowalający plan” - powiedział. „Ale jeśli chodzi o wszystko, co jest ważne dla twojego zdrowia, nie zwlekaj. Konsekwencje konieczności leczenia mogą znacznie przewyższać jakiekolwiek tymczasowe wahania poziomu cukru we krwi ”.